Welches Leid ist relevant?
Schon vom Posturalen Tachykardiesyndrom gehört? Seine Geschichte zeigt wie so oft: Krankheiten, die mehrheitlich Frauen betreffen, werden zu wenig beforscht und bagatellisiert. Von Verena Hackl
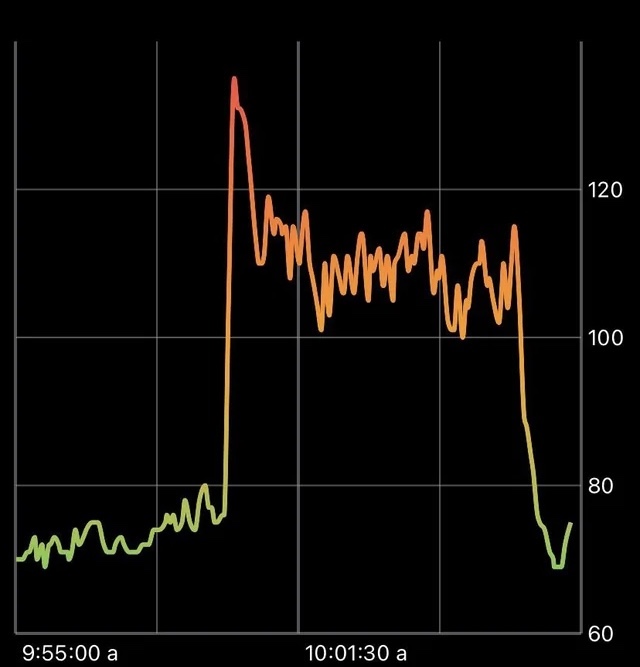
Foto: Formalnosk, CC0, via Wikimedia Commons
Das ist die Zusammenfassung von einem Artikel über die Krankheit PoTS. Verena Hackl hat den Artikel geschrieben. Sie ist Physio-Therapeutin und auf PoTS spezialisiert.
PoTS ist die Abkürzung für die Krankheit „Posturales Tachykardiesyndrom“. Das ist eine körperliche Krankheit. Menschen mit PoTS haben einen sehr schnellen Herzschlag, wenn sie sich aufrichten. Dazu kommen weitere Symptome: zum Beispiel Zittern, Schwäche oder Übelkeit.
Frauen haben die Krankheit vier- bis fünfmal häufiger als Männer, meistens sind es junge Frauen. Insgesamt ist bis zu 1 Prozent der Bevölkerung betroffen. Aber man weiß zu wenig über die genaue Häufigkeit. PoTS ist nicht gut erforscht. Krankheiten, die großteils Frauen betreffen, sind oft zu wenig erforscht.
Die meisten Menschen kennen PoTS nicht. Verena Hackl hat in ihrer Physio-Therapie-Ausbildung über PoTS nichts gelernt.
Die Symptome von PoTS werden vom medizinischen Personal oft nicht ernst genommen. Manche sagen: Die Symptome haben eine psychische Ursache, obwohl die Ursache körperlich ist. Solche Aussagen nennt man „Medical Gaslighting“.
Verena Hackl fordert, dass man in der Ausbildung mehr über PoTS lernen muss. Und sie sagt: Die Arbeits-Bedingungen von Gesundheits-Fachkräften sind schwierig. Sie bekommen manchmal den Frust von Patient:innen zu spüren und fühlen sich zu Unrecht kritisiert. Dennoch fordert sie Gesundheits-Fachkräfte auf: Steht auf der Seite der Patient:innen! Denn Patient:innen sind auf Unterstützung angewiesen. Nur gemeinsam können wir Medical Gaslighting bekämpfen.
Bettina Enzenhofer hat diese Zusammenfassung geschrieben. Hast du Fragen zum Text? Schreib an die Redaktion: be(at)ourbodies.at
Posturales Tachykardiesyndrom (PoTS), was soll das sein? Bis vor ein paar Jahren hatte ich es auch nicht gewusst – und das, obwohl ich schon fertig als Physiotherapeutin ausgebildet war und jahrelang mit Patient:innen in der Rehabilitation gearbeitet hatte. Nach heutigem Wissensstand ist PoTS eine körperliche Erkrankung des autonomen Nervensystems, das lebenswichtige, unwillkürliche Körperfunktionen wie Kreislauf mit Herzschlag, Verdauung, Atmung oder Stoffwechsel steuert. Und es ist keine seltene Krankheit. Historisch bedingte psychosomatische Zuschreibungen und psychiatrische Fehldiagnosen sorgten jedoch dafür, dass Betroffene in ihrer Erkrankung und ihren funktionellen Einschränkungen nicht adäquat beachtet wurden – mit Folgen bis heute. Aus einer gar nicht seltenen Erkrankung wurde lange Zeit also eine „seltene“ gemacht.
So war PoTS nicht Teil meines Physiotherapie-Studiums. Im Zuge einer Lehrveranstaltung gab es wohl eine Randnotiz zu „vegetativer Dystonie“ und ganz sicher die Erwähnung von „Herzphobie“ (oder „Herzangstsyndrom“) im Fach Psychosomatik – zusammen mit Begriffen wie „unklar“, „nicht häufig“ und „eher weiblich“. „Richten wir doch unsere Aufmerksamkeit auf die relevanten Dinge in der Therapie“, so der mitschwingende Unterton. Nur: Wer bestimmt, welches Leid und welche Einschränkungen relevant sind?
Herzrasen nach Aufrichten des Körpers
Beim posturalen Tachykardiesyndrom tritt ein ungewöhnlicher Anstieg der Herzfrequenz mit definierten Richtwerten nach Aufrichtung des Körpers, gemeinsam mit weiteren Symptomen, auf. Selbst wenn sie sich also nur im Alltag bewegen und dabei aufrichten, können Menschen mit PoTS plötzliches Herzrasen und -klopfen, Zittern, Schwäche, Benommenheit oder Übelkeit bekommen. Außerdem verspüren einige Betroffene Kurzatmigkeit, Brustkorbschmerzen, innere Unruhe, Probleme der Körpertemperaturanpassung, Verdauungsbeschwerden bis hin zu Blasenstörungen oder sexueller Dysfunktion. Als Besonderheiten können Arme und Beine, die sich bläulich verfärben, sobald und solange sie der Schwerkraft ausgesetzt (also nach unten gerichtet) sind, der Kleiderbügelschmerz in der Nacken-Schulter-Region sowie Herzrasen nach umfangreicher Nahrungsaufnahme hinzukommen. Es gibt aktuell keine spezifischen (Labor-)Marker oder eine spezifische Bildgebung – daher bleibt PoTS derweilen in der Praxis eine klinische Diagnose. Im Studien- und Forschungskontext lassen sich jedoch bei den PoTS-Subtypen reproduzierbare biomedizinische Auffälligkeiten nachweisen.
Als Angststörung fehlgedeutet
Diese somatische Erkrankung betrifft mehrheitlich Frauen, oft im jüngeren Alter. Vielfach von Betroffenen zu hören und auch in der wissenschaftlichen Literatur beschrieben, kommt es auch heute noch zu Fehldeutungen und Abwertungen des Krankheitserleben im Gesundheitswesen. Beschwerden und Einschränkungen von PoTS werden regelmäßig nicht beachtet, bagatellisiert oder als Angststörungen sowie Panikattacken fehlgedeutet. Neu auftretende oder zunehmende Symptomepisoden im Bereich des Brustkorbes wie etwa Herzrasen/-klopfen, Engegefühl, Kurzatmigkeit – gerade, wenn die Ursache dafür nicht bekannt ist – können mit Angst- und Panikgefühlen einhergehen. Jedoch stellen sie ein Puzzleteil des Ganzen und nicht das Bild selbst dar. Werden manche Symptome, die sich großteils in Abhängigkeit zur Körperaufrichtung zeigen, wie etwa Herzrasen, Angst und innere Unruhe, im Vergleich zu weiteren Symptomen in der fachlichen Beurteilung fokussierter und bedeutsamer wahrgenommen, weil sie von (jungen) Frauen geäußert werden?
„Soldier’s heart“ vs. „hysterisch“
Obwohl PoTS erst 1993 als eigenständiges klinisches Syndrom definiert wurde, existieren detaillierte Beschreibungen vergleichbarer Symptomkomplexe bereits seit dem 19. Jahrhundert. Während des Amerikanischen Bürgerkriegs berichteten Militärärzte über Soldaten, die in aufrechter Körperhaltung unter Palpitationen, Herzrasen, Brustkorbschmerzen, Kurzatmigkeit, Verdauungsbeschwerden und teils Kollaps litten, ohne dass sich strukturelle Herzerkrankungen nachweisen ließen. Ähnliche Beobachtungen wurden später in der britischen Armee gemacht, insbesondere während des Ersten Weltkriegs, wo die Krankheit unter Bezeichnungen wie „soldier’s heart“ oder „effort syndrome“ bekannt war und eine relevante Ursache für Dienstunfähigkeit darstellte. Während diese Erkrankung im Verhältnis 4:1 bis 5:1 mehrheitlich Frauen betrifft, fanden die Auffälligkeiten, die heute unter PoTS verstanden werden, Einzug in die medizinische und wissenschaftliche Literatur, als Soldaten Einschränkungen erlebten. Im selben Jahrhundert, in dem diese PoTS-artigen Muster klarer beschrieben wurden, schrieb der englische Arzt Robert Brudenell Carter 1853 in „On the pathology and treatment of hysteria“, „… man beginne mit der entschiedenen Feststellung, dass sie überhaupt nichts habe und in Wirklichkeit bei vollkommen guter Gesundheit sei; dass ihre Beschwerden sämtlich betrügerische Nachahmungen wirklicher Krankheiten seien“. Carter betrachtete bestimmte Frauen als „hysterisch“ und „hysterische“ Frauen als moralisch fehlgeleitet oder bewusst täuschend und empfahl eine Beschämungstaktik, um letztendlich ihre vermeintliche Täuschungsabsicht zu brechen.
ME/CFS, MCAS, Endometriose, EDS: kaum Thema
Viel zu wenig Aufmerksamkeit erhalten auch anderen Erkrankungen, die mehrere Körpersysteme beeinflussen können: Myalgische Enzephalomyelitis/Chronisches Fatigue-Syndrom (ME/CFS) oder Mastzellaktivierungssyndrom (MCAS), bei dem bestimmte Immunzellen überaktiv sind und entzündungsfördernde Botenstoffe freisetzen, waren ebenfalls kein Thema in meiner Ausbildung. Endometriose, bei der sich gebärmutterschleimhautartiges Gewebe außerhalb der Gebärmutter ansiedelt, wurde nebenbei erwähnt. In den Jahren danach arbeitete ich schwerpunktmäßig mit Patient:innen mit schweren Verletzungsfolgen. Wahrscheinlich bin ich dabei auch Betroffenen mit den erwähnten Erkrankungen begegnet – ohne es zu wissen oder zu erkennen. Eine weitere Erkrankung, Ehlers-Danlos-Syndrom (EDS), eine Gruppe genetischer Erkrankungen des Bindegewebes, kam sogar im Studium vor und wurde mit der bei mir verbleibenden Erkenntnis „Okay, Betroffene sind halt überbeweglich“ kurz abgehandelt. Welch weitreichend gesundheitliche Folgen EDS im Leben der Betroffenen haben kann, wurde nicht tiefergehend erörtert. Unter dem Kontext der Zeit war es weniger ein individuelles Versagen meiner Ausbildung, sondern Ausdruck, dass sie in ein System der Gesundheit, Medizin und Therapie integriert war, in dem diesen Erkrankungen keine oder nicht ausreichend Bedeutung zugemessen wurde.
Fehlende Daten
All den bisher erwähnten Krankheiten ist gemein, dass sie verschieden stark an Symptomen und Einschränkungen mit individuell unterschiedlich negativ beeinflusster Lebensqualität auftreten und mehrheitlich Frauen betreffen. Und: Zu all diesen Erkrankungen liegt nach wie vor zu wenig Wissen vor, besonders daran gemessen, wie häufig sie auftreten und wie viel Leid sie verursachen. Die Forschung zu all diesen Erkrankung wurde in der Vergangenheit vernachlässigt. Die Auswirkungen spüren Betroffene heute, denn es gibt keine adäquate Therapie und kaum Versorgung – im besten Fall gelingt Symptomlinderung. Wenn man herauszufinden versucht, wie viele Menschen betroffen sind, stößt man auf Schätzungen und vage Zahlen. Bei ME/CFS geht man aktuell in Österreich von 0.7–0.8% Anteil in der Bevölkerung und, je nach Literaturangabe, zwei- bis viermal so vielen Frauen wie Männer aus, bei MCAS von ca. 1 bis zu 17% mit drei- bis viermal so vielen Frauen wie Männer, bei Endometriose von ca. 10% (bis zu 30%) bei Frauen und Personen, die einen Uterus haben oder hatten, bei hypermobilem Ehlers-Danlos-Syndrom (hEDS), die häufigste Form von EDS mit ungewöhnlicher Gelenksbeweglichkeit, Ausrenkungen sowie weiterer systemischer Probleme von 0.02–0.2% mit mindestens zwei- bis dreimal so vielen Frauen wie Männer. Bei PoTS wird eine Häufigkeit von etwa 0.1–1 % in der Bevölkerung angenommen, wobei Frauen etwa vier- bis fünfmal so häufig betroffen wie Männer sind. Es zeigt sich also: Zu all diesen Krankheiten braucht es dringend robustere und belastbare Daten darüber, wie oft und bei wem sie auftreten. Und die Literaturrecherche wird noch schwieriger, beinhaltet sie trans und genderdiverse Menschen. Allein diese Aussage steht für sich – sie werden nicht abgebildet. Neuere Studien deuten an, dass hEDS und Hypermobilitätsspektrumstörung (HSD) bei trans und genderdiversen Personen häufiger vorkommen. Fehlendes Bewusstsein und Wissen bei diesen Krankheiten führt nachgewiesener weise zu Fehldiagnosen oder verzögerten Diagnosen, auch hier kommt meist – zulasten nicht-cis männlicher Patient:innen – ein Gendergap zu tragen.
Medical Gaslighting bekämpfen
Neben dem Appell, die thematisierten Erkrankungen angemessen in die Ausbildungsprogramme der Gesundheitsberufe zu integrieren, möchte ich abschließend ein persönliches Plädoyer an Kolleg:innen im Gesundheitswesen richten. Die Arbeitsbedingungen sind immer wieder herausfordernd oder gar belastend: Wir stehen oft unter Zeitdruck und vor begrenzten Ressourcen unterschiedlicher Art in der Gesundheitsversorgung mit der eventuell notwendigen Entscheidung, welche Leistungen eine:r Patient:in zugeteilt werden, die für eine:n andere:n Patient:in dann nicht zeitgerecht verfügbar sind. Wir finden uns selbst plötzlich mit außergewöhnlichen Umständen konfrontiert, für die wir nicht ausgebildet wurden oder bekommen den Frust für Bedingungen im Gesundheitssystem ab, denen wir selbst unterliegen. Wohl niemand hört dann noch gerne Vorwürfe, dass man Patient:innen nicht ernst nimmt, sie falsch behandelt oder sie durch das eigene Tun schädigt – ich eingeschlossen. Dennoch ist Medical Gaslighting ein strukturelles Problem, das genau jenen, die auf fachspezifische Hilfe und Unterstützung angewiesen sind – eine freie Wahl besteht hier nicht – zusätzlichen Schaden zufügt. Wer Kritik über Fehlverhalten und das Aufzeigen von Missständen im Gesundheitswesen nicht abbekommen möchte, sollte sich nicht gegen die Betroffenen wenden, die das Leid erfahren, sondern nach individueller Möglichkeit gegen die Umstände, unter denen solche abwertenden Verhaltensweisen praktiziert werden und gedeihen können. Medical Gaslighting ist ein Problem, das durch Gesundheitspersonal ausgeübt oder ermöglicht wird. Wer wegsieht und schweigt, stimmt zu.
Verena Hackl ist als selbstständige Physiotherapeutin mit Spezialisierung auf Multisystemerkrankungen wie ME/CFS und PoTS tätig, referiert immer wieder einmal zu diesen Themen und arbeitet als Senior Scientist an der MedUni Wien.